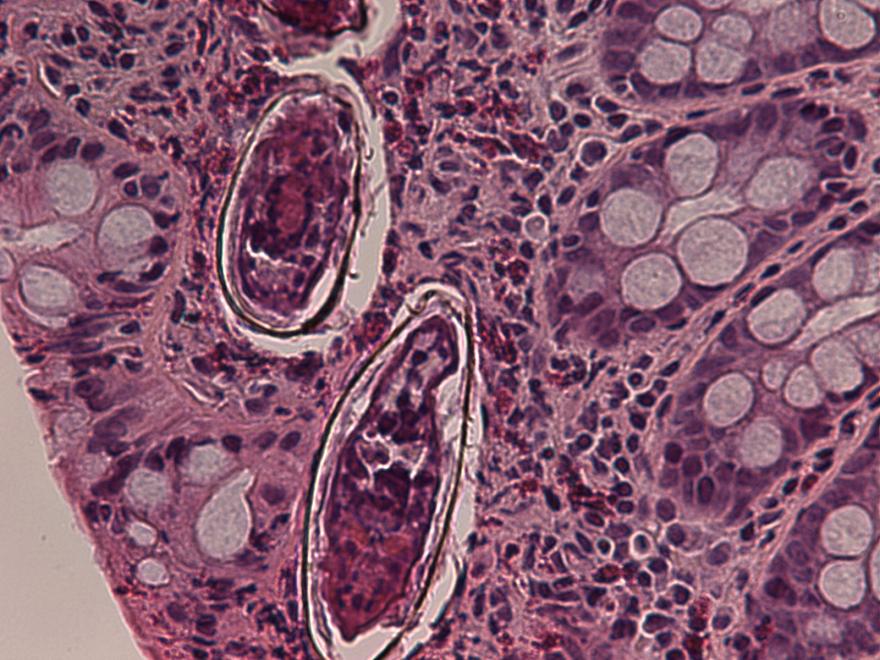
مرض البلهارسيا (Schistosomiasis) هو مرض طفيلي مزمن تسببه ديدان طفيلية صغيرة تُعرف باسم “البلهارسيا” أو “المنشقات” (Schistosoma)، التي تصيب الإنسان عند تعرضه لمياه عذبة ملوثة بيرقات هذه الديدان، والتي يُطلق عليها اسم “السركاريا”. تخترق هذه اليرقات الجلد أثناء السباحة، أو الغوص، أو الأنشطة الزراعية المختلفة في مياه ملوثة، ثم تنتقل داخل الجسم عبر الأوعية الدموية لتستقر وتتكاثر في الأوعية الدموية حول المثانة أو الأمعاء حسب نوع الطفيلي، مسببةً أعراضًا متنوعة تختلف باختلاف مرحلة المرض. يُعد مرض البلهارسيا من الأمراض المنتشرة بشكل خاص في المناطق الاستوائية وشبه الاستوائية، ويكثر بشكل ملحوظ في قارة أفريقيا، خاصة في الدول الواقعة جنوب الصحراء الكبرى، كما ينتشر أيضًا في دول من الشرق الأوسط مثل مصر والسودان واليمن، وأجزاء من أمريكا الجنوبية وبعض مناطق آسيا.
يحدث انتشار المرض بشكل أساسي في المناطق التي تفتقر إلى بنية تحتية جيدة للنظافة والصرف الصحي، وحيث توجد بيئة مناسبة لتكاثر العائل الوسيط، وهو الحلزون المائي الذي يعتبر ضروريًا لإكمال دورة حياة ديدان البلهارسيا. بعد دخول اليرقات إلى جسم الإنسان واستقرارها، تنمو هذه اليرقات وتتحول إلى ديدان بالغة تضع بيضها داخل الأوعية الدموية المحيطة بالمثانة أو بالأمعاء. يؤدي البيض المفرز من الديدان إلى استجابة مناعية والتهاب مزمن في الأنسجة، وتبدأ الأعراض بالظهور، مثل ظهور دم في البول أو البراز، مع الشعور بألم أثناء التبول أو التغوط، وقد يصاحب ذلك ألم في البطن والإسهال المزمن، إضافة إلى الشعور بالإجهاد والتعب العام، مع أعراض أخرى مثل تضخم الكبد، وارتفاع ضغط الدم البابي، وفي بعض الحالات الشديدة، قد تصل إلى تليف الكبد أو الفشل الكلوي أو سرطان المثانة.
كيف تنتقل البلهارسيا؟
تنتقل عدوى مرض البلهارسيا إلى الإنسان من خلال دورة حياة معقدة يمر بها الطفيلي، وتحدث العدوى بشكل رئيسي عند ملامسة جلد الإنسان لمياه عذبة ملوثة بيرقات ديدان البلهارسيا، المعروفة بـ “السركاريا” (Cercaria). هذه اليرقات تُفرز من حلزون مائي يُعتبر العائل الوسيط الضروري للطفيلي، والذي يعيش في المياه الراكدة أو بطيئة الجريان، مثل الترع والقنوات والمستنقعات والبحيرات الصغيرة التي قد تكون ملوثة بمخلفات بشرية تحتوي على بيض الطفيليات.
عندما يسبح الشخص، أو يغتسل، أو يعمل في حقول الأرز أو الزراعة، أو حتى عند غسيل الملابس في مياه ملوثة بهذه اليرقات، فإن السركاريا تستشعر وجود الإنسان من خلال حرارة جسمه ومواد كيميائية يُفرزها الجلد، وتبدأ على الفور في اختراق الجلد خلال دقائق قليلة. عند اختراقها للجلد، قد يشعر الشخص بحكة أو وخز خفيف في مكان دخول اليرقات.
بعد اختراق الجلد، تدخل السركاريا إلى مجرى الدم وتتحول إلى مرحلة أخرى تسمى “البلهارسية الصغيرة” (Schistosomula)، وتنتقل عبر الأوعية الدموية إلى الكبد والرئتين، حيث تنمو وتنضج هناك لفترة تصل إلى عدة أسابيع. بعدها تهاجر الديدان البالغة المستكملة لنموها من الكبد عبر الأوعية الدموية لتستقر في مكانها النهائي: إما في الأوعية الدموية المحيطة بالمثانة البولية (في حالة بلهارسيا الجهاز البولي، نوع Schistosoma haematobium)، أو في الأوردة المحيطة بالأمعاء (في حالة بلهارسيا الجهاز الهضمي، مثل Schistosoma mansoni أو Schistosoma japonicum). تستقر هذه الديدان البالغة في تلك المواقع، وتبدأ بإنتاج أعداد هائلة من البيض.
يقوم الإنسان المصاب بإخراج البيض في البول أو البراز، وإذا وصل هذا البيض إلى مصادر المياه العذبة، فإنه يفقس ليطلق يرقات تسمى “الميراسيديا” (Miracidia)، وهذه اليرقات تصيب نوعًا محددًا من الحلزونات المائية. داخل جسم الحلزون، تتطور الميراسيديا إلى مراحل عديدة وصولاً إلى السركاريا، التي تُطلَق مرة أخرى في الماء، لتكتمل بذلك دورة الحياة، وتصبح جاهزة لإصابة أشخاص آخرين.
ولذلك، فإن العوامل التي تزيد خطر الإصابة بالبلهارسيا تشمل:
-
التعرض المتكرر أو المستمر للمياه الملوثة.
-
السباحة أو الاستحمام أو الغوص في مياه راكدة أو غير معالجة.
-
العمل الزراعي في مناطق الري بالمياه الملوثة.
-
عدم وجود نظام صرف صحي جيد في المناطق المعرضة للمرض.
-
وجود الحلزون المائي (العائل الوسيط للطفيلي) في البيئة المحيطة.
إن فهم كيفية انتقال البلهارسيا يُعتبر أمرًا مهمًا جدًا لتطبيق إجراءات الوقاية والسيطرة على المرض، مثل تجنب الاتصال بالمياه الملوثة، تحسين أنظمة الصرف الصحي، مكافحة الحلزون، واستخدام الأدوية العلاجية بشكل منتظم في المناطق الموبوءة للحد من انتشار هذا المرض.
أنواع البلهارسيا
أولًا: بلهارسيا الجهاز البولي (Schistosoma haematobium)
تُعرف أيضًا باسم البلهارسيا البولية، وهي النوع الأكثر شيوعًا وانتشارًا في مناطق مثل أفريقيا والشرق الأوسط، خاصة مصر والسودان واليمن.
مكان الإصابة في الجسم:
تعيش الديدان البالغة لهذا النوع في الأوردة والأوعية الدموية الموجودة حول المثانة البولية والجهاز البولي بشكل عام.
الأعراض والمضاعفات:
-
دم في البول (البيلة الدموية): يُعد العَرَض الأكثر شيوعًا، حيث يكون الدم واضحًا غالبًا (بول أحمر أو بني اللون).
-
ألم أثناء التبول: بسبب التهاب وتهيج المثانة والمسالك البولية.
-
كثرة التبول والحاجة الملحة له: بسبب التهاب المثانة المزمن.
-
ألم أسفل البطن: يحدث نتيجة التهاب المثانة أو الحالبين.
-
تلف في المثانة والحالبين: قد يؤدي الالتهاب المزمن إلى حدوث ندبات وتليفات.
-
حصوات المثانة: قد تتكون نتيجة ترسب المعادن حول بيض الطفيليات.
-
مضاعفات خطيرة (في الحالات المزمنة): قد تصل إلى سرطان المثانة أو تدهور وظائف الكلى والفشل الكلوي.
ثانيًا: بلهارسيا الجهاز الهضمي (Schistosoma mansoni & Schistosoma japonicum)
تُعرف أيضًا بـ البلهارسيا المعوية، وتنتشر بشكل واسع في أفريقيا، وأمريكا الجنوبية، وجزر الكاريبي (Schistosoma mansoni)، وشرق آسيا كالصين والفلبين (Schistosoma japonicum).
مكان الإصابة في الجسم:
تعيش هذه الأنواع من الديدان البالغة في الأوعية الدموية المحيطة بالأمعاء الغليظة (S. mansoni)، أو في الأمعاء الدقيقة والغليظة معًا (S. japonicum)، ويمكنها أن تؤثر على الكبد أيضًا.
الأعراض والمضاعفات:
-
آلام البطن المتكررة أو المزمنة: بسبب التهاب الأمعاء المزمن.
-
الإسهال أو الإمساك المزمن: نتيجة لتهيج بطانة الأمعاء بسبب وجود البيض.
-
ظهور دم أو مخاط في البراز: قد يكون الدم واضحًا (نزيف شرجي) أو مخفيًا (نزيف داخلي بسيط).
-
الشعور بالإرهاق والتعب العام: بسبب سوء امتصاص الغذاء وضعف الشهية.
-
تضخم الكبد والطحال (تضخم البطن): يحدث نتيجة لانسداد الأوعية الدموية بالكبد بسبب البيض الذي يسبب التهابًا مزمنًا، وقد يؤدي إلى حالة تُسمى ارتفاع ضغط الدم البابي.
-
تليف الكبد (في المراحل المتقدمة): يؤدي إلى تلف مزمن بالكبد وفشل وظائفه.
-
تجمع السوائل في البطن (الاستسقاء Ascites): نتيجة لتلف الكبد وتدهور وظائفه.
-
نزيف الجهاز الهضمي (في الحالات المتقدمة جدًا): بسبب دوالي المريء الناجمة عن ارتفاع ضغط الدم في الأوعية البابية للكبد.
كيفية التعامل مع المرض (جميع الأنواع):
بغض النظر عن النوع، يجب التشخيص المبكر والعلاج السريع باستخدام دواء برازيكوانتيل (Praziquantel)، مع اتباع إجراءات الوقاية العامة من تجنب التعرض للمياه الملوثة ومكافحة الحلزون المائي الذي يُكمل دورة حياة الطفيلي.
يساهم التعرف المبكر على نوع البلهارسيا والتعامل معها في الحد من المضاعفات الخطيرة، وتعزيز فرص الشفاء الكامل.
الفروقات بين أنواع البلهارسيا من حيث الانتشار والضرر:
| وجه المقارنة |
بلهارسيا بولية (S. haematobium) |
بلهارسيا معوية (S. mansoni & S. japonicum) |
| المنطقة المصابة |
الجهاز البولي والمثانة |
الجهاز الهضمي (الأمعاء والكبد) |
| الأعراض الأساسية |
دم في البول، آلام في التبول |
ألم في البطن، إسهال، دم في البراز، تضخم الكبد |
| المناطق الأكثر انتشارًا |
أفريقيا، مصر، السودان، اليمن |
أفريقيا، أمريكا الجنوبية، آسيا |
| المضاعفات الخطيرة |
سرطان المثانة، الفشل الكلوي |
تليف الكبد، نزيف داخلي، ارتفاع ضغط الدم البابي |
أعراض مرض البلهارسيا
تختلف الأعراض من شخص لآخر حسب شدة الإصابة، ومكان استقرار الطفيلي في الجسم (بولية أو معوية)، ومدى تطور الحالة:
المرحلة الأولى: الأعراض المبكرة (خلال أيام من العدوى)
1. الحكة الجلدية وطفح جلدي
-
تظهر مباشرة بعد تعرض الشخص للمياه الملوثة، عند اختراق يرقات “السركاريا” الجلد.
-
تتسبب في احمرار، تورم، وبقع صغيرة أو بثور على الجلد، وغالبًا ما تُعرف هذه الحالة بـ “طفح السباحين”.
-
تُعد من أولى العلامات على دخول الطفيلي للجسم، لكنها قد لا تظهر لدى جميع المصابين.
المرحلة الثانية: الأعراض الحادة (بعد أسابيع من الإصابة)
2. الحمى والقشعريرة
3. آلام في العضلات والمفاصل
المرحلة الثالثة: الأعراض المزمنة (بعد شهور أو سنوات من العدوى)
4. أعراض الجهاز الهضمي (البلهارسيا المعوية – S. mansoni & S. japonicum):
-
ألم مزمن في البطن، وخاصة في الجهة اليمنى العليا بسبب تأثر الكبد.
-
إسهال أو إمساك متكرر، مع وجود دم أو مخاط في البراز.
-
انتفاخ البطن وتضخم الكبد والطحال، نتيجة ترسب البيض في الكبد واحتقان الأوعية الدموية.
-
في الحالات المتقدمة: تليف الكبد، ارتفاع ضغط الدم البابي، وتجمع السوائل في البطن (الاستسقاء).
5. أعراض الجهاز البولي (البلهارسيا البولية – S. haematobium):
-
دم في البول (البيلة الدموية)، وغالبًا يكون مرئيًا بالعين، خاصة في نهاية التبول.
-
ألم وحرقان أثناء التبول.
-
زيادة عدد مرات التبول، خصوصًا في الليل.
-
في الحالات المتقدمة: التهاب المثانة المزمن، تليف في المسالك البولية، انسداد الحالبين، وقد يؤدي إلى تلف الكلى أو فشل كلوي.
-
من أخطر المضاعفات المزمنة: سرطان المثانة البولية في الحالات غير المعالجة.
مضاعفات أخرى نادرة ولكن خطيرة:
-
التهاب في الجهاز العصبي المركزي: إذا ترسب البيض في الحبل الشوكي أو الدماغ، قد يؤدي إلى نوبات صرع، ضعف في الأطراف، أو شلل جزئي.
-
مشاكل تنفسية: نتيجة ترسب البيض في الرئتين.
-
سوء تغذية وفقر دم: بسبب النزيف المزمن وسوء الامتصاص الغذائي.
قد تمر العدوى في مراحلها المبكرة دون أعراض واضحة، ويُكتشف المرض فقط عند ظهور المضاعفات المزمنة. لذا يُعد التشخيص المبكر والعلاج الفوري أمرًا حاسمًا لتجنب المضاعفات الخطيرة.
تشخيص مرض البلهارسيا
يعتمد التشخيص على عدة وسائل تهدف إلى التأكد من وجود الطفيلي أو آثاره داخل جسم الإنسان، ويختلف نوع الفحص بحسب نوع البلهارسيا (بولية أو معوية) ومرحلة المرض:
أولاً: تحليل البول أو البراز للكشف عن بيض الطفيلي
1. تحليل البول (للبلهارسيا البولية – S. haematobium):
-
يُستخدم للكشف عن بيض البلهارسيا في البول، وهو أكثر الاختبارات دقة في الحالات النشطة.
-
يتم جمع عينة البول في منتصف النهار (بين الساعة 10 صباحًا و2 ظهرًا) لأن إفراز البيض يكون في ذروته خلال هذه الفترة.
-
يتم فحص العينة تحت المجهر للبحث عن بيض الطفيلي المميز بشكله البيضاوي والشوكة الطرفية.
-
في بعض الحالات، يتم ترسيب البول أو ترشيحه لزيادة فرصة العثور على البيض.
2. تحليل البراز (للبلهارسيا المعوية – S. mansoni, S. japonicum):
-
يتم الكشف عن وجود بيض البلهارسيا في عينات البراز، خاصة عند وجود أعراض معوية.
-
يُستخدم فحص كاتو-كاتز (Kato-Katz technique) كطريقة شائعة، حيث توضع كمية صغيرة من البراز على شريحة زجاجية وتُصبغ لتحديد وجود البيض تحت المجهر.
-
قد يُكرر الفحص أكثر من مرة لأن خروج البيض في البراز قد يكون غير منتظم.
ثانيًا: الاختبارات المصلية (اختبارات الدم)
1. اختبارات الأجسام المضادة (Antibody tests):
2. اختبارات المستضدات (Antigen detection tests):
ثالثًا: الفحوص التصويرية (في حالات المضاعفات):
تُستخدم عندما تكون هناك شكوك في وجود مضاعفات مزمنة مثل تلف الكبد أو المثانة:
-
الموجات فوق الصوتية (Ultrasound):
لتقييم حالة الكبد، الطحال، المسالك البولية، أو رصد تضخم الكبد وارتفاع ضغط الدم البابي.
-
الأشعة السينية أو التصوير بالرنين المغناطيسي (MRI):
للكشف عن ترسب البيض في الأعضاء الداخلية، أو في حالات نادرة في الحبل الشوكي أو الدماغ.
-
تنظير المثانة (Cystoscopy):
يُستخدم في حالات البلهارسيا البولية المزمنة، لرؤية التغيرات داخل المثانة أو أخذ خزعة منها.
ملاحظات مهمة:
-
التشخيص المبكر يقلل خطر تطور المرض إلى مراحل مزمنة.
-
قد يحتاج الطبيب إلى عدة فحوص متكررة للتأكيد، خصوصًا في الحالات التي يكون فيها عدد البيوض منخفضًا.
-
بعد التشخيص والعلاج، يمكن إجراء فحوص متابعة لتقييم نجاح العلاج أو وجود عدوى متكررة.
علاج مرض البلهارسيا
الدواء الرئيسي – برازيكوانتيل (Praziquantel)
ما هو البرازيكوانتيل؟
-
هو دواء مضاد للطفيليات، ويُعد العلاج الأساسي والمعتمد عالميًا ضد جميع أنواع ديدان البلهارسيا (سواء البولية أو المعوية).
-
يعمل على شلّ حركة الديدان داخل الجسم، مما يؤدي إلى طردها أو قتلها وتفككها من خلال الجهاز المناعي.
طريقة الاستخدام والجرعة:
⚠️ يجب تناول الدواء مع الطعام لتحسين امتصاصه، ويفضل أن يكون تحت إشراف طبي.
توقيت العلاج:
-
يُعطى الدواء عادة بعد 6-8 أسابيع من العدوى، أي بعد أن تنضج الديدان وتبدأ في وضع البيض، لأن الدواء لا يؤثر على اليرقات (السركاريا) أو الديدان غير الناضجة.
-
في بعض الحالات، قد يحتاج المريض إلى إعادة الجرعة بعد عدة أسابيع، خاصة إذا أظهرت الفحوص استمرار وجود البيض أو الأعراض.
هل يجب إعادة العلاج؟
-
نعم، في بعض الحالات:
-
عند وجود إعادة التعرض للمياه الملوثة.
-
إذا لم يُقتل الطفيلي بالكامل.
-
في المناطق الموبوءة، يتم إعطاء العلاج بشكل جماعي كل سنة أو سنتين للوقاية والسيطرة.
الآثار الجانبية المحتملة:
مراقبة ما بعد العلاج:
-
يجب إعادة الفحص بعد 2 إلى 4 أسابيع من العلاج للتأكد من اختفاء البيض من البول أو البراز.
-
في الحالات المزمنة، قد يحتاج المريض إلى فحوص إضافية (مثل التصوير بالموجات فوق الصوتية) لمتابعة حالة الكبد أو المثانة.
نصائح مهمة أثناء العلاج وبعده:
-
تجنب إعادة التعرض للمياه الملوثة لمنع العدوى مرة أخرى.
-
شرب كميات كافية من الماء وتناول وجبات متوازنة لتعزيز الشفاء.
-
الالتزام بتعليمات الطبيب بدقة.
-
في بعض الحالات المتقدمة، قد يحتاج المريض إلى علاج إضافي للمضاعفات مثل تليف الكبد أو مشاكل الكلى.
العلاج الجماعي في المناطق الموبوءة:
الوقاية من مرض البلهارسيا
أولًا: تجنب السباحة أو الغوص في مياه ملوثة أو راكدة
-
تعتبر الوقاية الشخصية من أهم خطوات الحماية، إذ تنتقل يرقات البلهارسيا (السركاريا) بسهولة عبر الجلد عند التلامس مع المياه العذبة الملوثة.
-
تشمل المياه الخطرة: الترع، القنوات، المستنقعات، البرك، ومجاري الري الزراعي، خاصة في المناطق الموبوءة.
-
يُنصح باستخدام الأحذية الطويلة أو السراويل المقاومة للماء عند العمل الزراعي أو عبور المجاري المائية.
ثانيًا: استخدام مصادر مياه نظيفة وآمنة
-
يجب توفير مصادر مياه شرب نظيفة ومعقمة للأسر، والمدارس، والقرى.
-
يُفضل استخدام مياه الصنبور المعالجة أو المياه الجوفية النظيفة بدلاً من المياه السطحية.
-
يُمنع استخدام المياه غير المعالجة في الاستحمام، غسل الأواني، أو تحضير الطعام.
-
إن أمكن، يجب غلي الماء أو معالجته بالكلور قبل الاستخدام المنزلي.
ثالثًا: مكافحة الحلزون (العائل الوسيط)
رابعًا: التوعية الصحية والتثقيف المجتمعي
خامسًا: الفحوصات والعلاج الجماعي في المناطق الموبوءة
-
تُنفذ برامج وطنية في بعض الدول لإجراء فحوص دورية للسكان في المناطق المعرضة للخطر.
-
تُعطى جرعات جماعية من دواء برازيكوانتيل بشكل وقائي سنويًا أو كل عامين.
-
هذا الأسلوب يُقلل من معدلات انتشار المرض بشكل كبير، خاصة بين الأطفال في المدارس.
مرض البلهارسيا قابل للعلاج بشكل كامل إذا تم التشخيص مبكرًا وتم العلاج في الوقت المناسب.